Herz-Kreislauf-Erkrankungen lassen sich gut verhindern. Voraussetzung dafür ist, erhöhte Blutfette gezielt zu senken. Dabei helfen eine Veränderung des Lebensstils, aber auch Medikamente wie die Statine. Deren Nebenwirkungen sind gemäss einer neuen Studie deutlich geringer als häufig befürchtet.
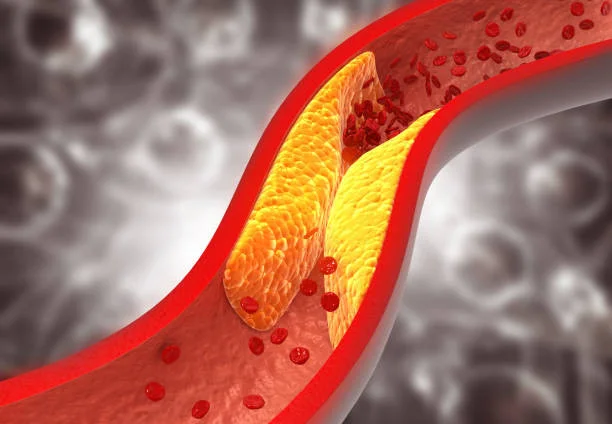
20’000 Menschen in der Schweiz sterben jährlich an einer Herz-Kreislauf-Erkrankung. Das ist ein Drittel der landesweiten Todesfälle. Ein Grossteil davon liesse sich mit rechtzeitiger Prävention und Behandlung arteriosklerotischer Veränderungen verhindern. Arteriosklerose oder Atherosklerose entsteht, wenn sich Blutfette an den Gefässwänden von Arterien ablagern. Das löst eine Kaskade von Entzündungsreaktionen aus, wodurch sich die arteriosklerotischen Plaques vergrössern. Die Gefässwände verdicken und verhärten sich dadurch, die Arterien verengen sich. Schreitet die Arteriosklerose voran, erhält das von den Gefässen versorgte Gewebe weniger Blut – das kann sich in den Beinen bemerkbar machen, aber auch in Nieren, Herz oder Gehirn. Die Funktion der Organe wird so zunehmend eingeschränkt, im schlimmsten Fall kommt es zum schlagartigen Gefässverschluss, zum lebensbedrohlichen Nieren-, Herz- oder Hirninfarkt.
Blutfette sind die Ursache
Um einer arteriosklerotischen Herz-Kreislauf-Erkrankung vorbeugen zu können, sollten erwachsene Menschen ihr persönliches Gefässrisiko kennen – und mit dem behandelnden Arzt oder der Ärztin geeignete Massnahmen besprechen. Entscheidend für die Risikobeurteilung ist neben weiteren Faktoren (siehe Box) die Messung von im Blut zirkulierenden Blutfetten. Besonders relevant sind das «schlechte» LDL-Cholesterin (LDL) und das Lipoprotein(a), kurz Lp(a). Neu gelten diese Blutfette nicht mehr nur als Risikofaktor, sondern als «direkte Ursache arteriosklerotischer Herz-Kreislauf-Erkrankungen». So steht es in der Europäischen Lipid-Leitlinie, die im Oktober 2025 aktualisiert wurde; in der letzten Version von 2019 galt der Zusammenhang noch als Hypothese. Je höher das kardiovaskuläre Risiko einer Person ist, umso stärker gilt es, die gefässschädigenden Blutfette, insbesondere das LDL, zu senken. Das gelingt gut durch Diät, Bewegung oder auch Medikamente. Beim vererbten Lp(a) ist dies derzeit jedoch nicht möglich.
Schädliches Lipoprotein(a)
Lp(a) kann sich wie das strukturell ähnliche «schlechte» LDL an Gefässwänden ablagern und chronische Entzündungen in Blutgefässen verursachen. Es trägt zudem zur Bildung von Blutgerinnseln bei und erhöht das Risiko für eine Aortenklappenverengung. Die Lipid-Leitlinie empfiehlt, den Lp(a)-Wert mindestens einmal im Leben bestimmen zu lassen, idealerweise im jungen Erwachsenenalter. Werde auf die Messung verzichtet, könne das Risiko einen Herzinfarkt oder Schlaganfall zu erleiden, «erheblich unterschätzt» sein. Nach Schätzungen der europäischen Fachgesellschaften für Kardiologie und Atherosklerose, die die Lipid-Leitlinie herausgeben, weisen mindestens 20% der Bevölkerung erhöhte Lp(a)-Werte auf. Eine Messung hilft nicht nur, das eigene Risiko zu ermitteln, sondern ergibt auch die Chance für ein Screening naher Verwandter. Da die Veranlagung für Lp(a) in den Genen liegt, verändert sich der Wert mit dem Alter kaum. Bei Männern genügt eine einmalige Kontrolle. Für Frauen empfiehlt die Lipid-Leitlinie eine zweite Messung nach der Menopause. Ein Wert über 50 Milligramm pro Deziliter (mg/dl) gilt als «klinisch relevant. Weil es derzeit keine Behandlung gibt, müssen andere Risikofaktoren wie Blutdruck, Blutzucker, Rauchen, Übergewicht umso konsequenter angegangen werden. Für LDL-Cholesterin gilt dann ein deutlich niedrigerer Zielwert.
Überschätzte Nebenwirkungen
Generell gilt für LDL die Devise «je niedriger desto besser». Genügen Lebensstil-Veränderungen nicht, um den Wert zu senken, kommen Medikamente zum Einsatz. Erste Wahl bei Arzneimitteln zur Cholesterinsenkung sind Statine. Doch viele Menschen sorgen sich vor möglichen Nebenwirkungen. Häufig tun sie dies unbegründet, wie eine aktuelle Metaanalyse konstatiert, die soeben im Fachblatt «The Lancet» publiziert wurde. Das Forscherteam fasste dafür die Ergebnisse von 19 Studien mit über 120’000 Teilnehmenden zu fünf verschiedenen Statinen zusammen. Zusätzlich zu den bereits bekannten Nebenwirkungen wie Muskelbeschwerden und einem leicht erhöhten Diabetesrisiko fanden sie nur für 4 von 66 in Beipackzetteln aufgeführten Nebenwirkungen einen Zusammenhang: eine veränderte Urinzusammensetzung, Ödeme, und insbesondere bei höheren Statindosen abnormale Leberwerte und eine veränderte Leberfunktion. Nicht bestätigt wurden in Beipackzetteln genannte Folgen wie Gedächtnisverlust, Depression oder Schlafstörungen. «Bei den meisten Menschen wird das Risiko von Nebenwirkungen bei weitem durch den Nutzen von Statinen übertroffen», lautet das Fazit der Analyse. Die Autoren empfehlen, die Gesundheitsinformationen entsprechend zu überarbeiten.
Statine statt Vitamine
Dem Thema, dass viele Menschen aufgrund ihrer Skepsis gegenüber Statinen zu «alternativen» Heilmitteln wie Nahrungsergänzungsmitteln und Vitaminen greifen, widmet sich auch die Europäische Lipid-Leitlinie. Das Fazit der Fachmediziner ist unmissverständlich: «Auf diesem Gebiet gibt es nichts, was sowohl sicher als auch effektiv die kardiovaskuläre Prognose verbessert.» Falls Statine nicht vertragen werden oder nicht ausreichend wirken, sind weitere Medikamente zur Senkung des LDL-Spiegels verfügbar, auch Mehrfachkombinationen sind möglich. Für die Therapie mit nur einem Medikament rät das Schweizer Bundesamt für Gesundheit ebenfalls zu Statinen. Teure Wirkstoffe wie der Cholesterinaufnahmehemmer Ezetimib sollten nur dann verbreicht werden, wenn Statine nicht vertragen werden – dies auch aus Kostengründen. Die Einsparmöglichkeit schätzt das BAG jährlich auf «2 bis 6 Millionen Franken».
Hohe Triglyzerid-Werte
Neben Lipoproteinen sind Triglyzeride die wichtigsten Blutfette. Hohe Triglyzerid-Spiegel erhöhen unabhängig vom LDL das Risiko einer Herz-Kreislauf-Erkrankung. Der Wert wird in der Regel bei einem Check-up zusammen mit den Cholesterinwerten bestimmt. Als normal gilt ein Nüchternwert von 150 mg/dl. Triglyzeride lassen sich gut durch eine Lebensstiländerung mit mehr Bewegung, weniger Alkohol und ausgewogener Ernährung senken. Aktuell verfügbare Medikamente aus der Stoffgruppe der Fibrate habe nur schwache triglyzeridsenkende Effekte. Zu neuen Substanzen liegen noch keine abschliessenden Studien vor. Auch hier empfiehlt die Leitlinie die Verabreichung von Statinen, um das Gesamtrisiko zu senken.
LDL-Zielwerte und Risikogruppen
In die Beurteilung des Risikos für eine Herz-Kreislauf-Erkrankung fliessen verschiedene Faktoren ein. Die wichtigsten sind: Rauchen, Bluthochdruck, Diabetes, Übergewicht und LDL-Wert. Ebenfalls eine Rolle spielen Alter, Geschlecht, Lebensstil, erbliche Belastungen und Vorerkrankungen. Daraus leitet die Lipid-Leitlinie Empfehlungen ab, wie stark der LDL-Cholesterinwert gesenkt werden sollte.
- Gesunde Menschen mit niedrigem Risiko für eine Herz-Kreislauf-Erkrankung: LDL-Zielwert unter 116 mg/dl (<3.0 mmol/l)
- Gesunde Menschen mit mässig erhöhtem Risiko, etwa durch Übergewicht oder leicht erhöhten Blutdruck: LDL unter 100 mg/dl (<2.6 mmol/l)
- Patienten mit hohem Risiko, z.B. bei ausgeprägtem Bluthochdruck, vererbten hohen Cholesterinwerten oder Raucher: LDL unter 70 mg/dl (<1.8mmol/l)
- Patienten mit sehr hohem Risiko, d. h. Menschen mit Herzerkrankungen oder Diabetes: unter 55 mg/dl (<1.4 mmol/l
- Patienten mit extremem Risiko, d. h. mit arteriosklerotischen Erkrankungen und wiederkehrenden Gefässkomplikationen trotz maximaler Statintherapie: LDL unter 40 mg/dl (<1.0 mmol/l)
LDL wird in Milligramm pro Deziliter angegeben (mg/dl) oder in Millimol pro Liter (mmol/l). Angegeben wird die Masse des Lipoprotein oder die Anzahl der Moleküle. Die Umrechnung zwischen den Einheiten ist nicht exakt.
Weiterführende Links für Interessierte:
https://doi.org/10.1093/eurheartj/ehaf190 Lipid-Leitlinie vom 24.10.2025 zur Behandlung von Fettstoffwechselstörungen:
Assessment of adverse effects attributed to statin therapy in product labels: a meta-analysis of double-blind randomised controlled trials - The Lancet Lancet-Studie vom 14.2.2026 über Nebenwirkungen von Statinen
https://www.istockphoto.com/de/foto/verstopfte-arterien-cholesterin-plaque-in-der-arterie-gm1255871988-367526396 - Cholesterin-Plaques in der Arterie